Содержание
Достижения медицины в годы ВОВ

О том, как советские врачи и ученые во время войны победили туляремию, справились с распространением туберкулеза и открыли новый антибиотик
22 июня — особенная дата для России. В этот день много лет назад официально началась Великая Отечественная война, и с 1996 года Россия отмечает этот день как День памяти и скорби: приспускаются флаги, к могилам солдат возлагаются цветы.
Потери СССР за время войны огромны — если сразу после Великой Победы говорили о 7 миллионах человек, то по последним данным погибло более 25 миллионов, из которых только около 8,5 миллионов были военными, остальные же — гражданские лица. Однако эти потери были бы намного больше, если бы не врачи, которые спасали жизни и при этом не прекращали вести научную деятельность на благо общества.
Туляремия
Это инфекционное заболевание называют еще «малой чумой». Переносчиком бактерии — возбудителя туляремии являются мелкие грызуны. В военное время их было огромное количество, вспышки заболеваемости туляремией фиксировались во многих регионах, но благодаря работе ученых эпидемию среди жителей СССР удалось остановить.
Получилось это так: в 1930-х годах в Суздаль отправили (а точнее сказать, сослали) большую группу микробиологов, среди которых были два доктора медицинских наук — Борис Яковлевич Эльберт и Николай Акимович Гайский. Их знакомство и совместная работа привели к созданию противотуляремийной вакцины, за которую ученые позже, в 1946 году, получили Сталинскую премию.
Надо сказать, что во время боев за Сталинград, битва за который стала переломом в войне, немецкие войска были ослаблены как раз из-за туляремии. Мыши, переносчики заболевания, лезли греться в солдатские землянки, становясь причиной распространения инфекции среди войск фашистской Германии. А советские солдаты? А они были привиты.
Туберкулез
До сих пор эта болезнь входит в десятку ведущих причин смертности в мире — и это сейчас, когда выбор антибиотиков достаточно велик. Чего можно было ожидать в годы Великой Отечественной войны? Тем более с учетом того, что в царской России на туберкулез практически не обращали внимания.
Ан нет, советским медикам все же удалось справиться с проблемой. Мероприятия по развитию туберкулезной сети, которые советское правительство начало еще до войны, продолжились — и привели к весьма примечательному результату.
В августе 1941 года Наркомздрав СССР разослал всем ответственным людям письмо «О мерах по сохранению противотуберкулезной сети и улучшению фтизиатрического обеспечения населения». В 1942 году сделали прививки от туберкулеза обязательными для новорожденных. В 1943 году был издан приказ «О мероприятиях по борьбе с туберкулезом», в рамках которого предусматривалось развитие сети больниц, санаториев и специализированных детских учреждений, больным назначался дополнительный паек.
В армии в это время вдобавок к обязательным осмотрам призывников (которыми в Союзе занимались и до войны) терапевты обязаны были обращать особое внимание на признаки туберкулеза, а кроме того, военнослужащие выборочно проходили рентгенологические обследования.
Ближе к концу войны распространение получила флюорография. По сравнению с первым годом войны в последующие годы выявляли все больше и больше больных (не потому, что больше людей заболевало, а из-за упора на диагностику) — но при этом смертность от туберкулеза начиная с второго года войны снижалась.
На третий год (в 1943 году) при стабильном увеличении числа госпитализированных количество смертей было значительно меньше. К концу войны смертность упала ниже довоенных показателей.
Антибиотики
Еще одно важнейшее направление. Здесь нужно обязательно упомянуть два имени — Зинаиды Виссарионовны Ермольевой и Николая Ниловича Бурденко.
З. В. Ермольева — выдающийся микробиолог. В 1942 году она впервые в СССР получила пенициллин — рассказывают, что сырье для первого образца соскребли со стены одного из бомбоубежищ. Благодаря профессору Ермольевой антибиотик (а пенициллин применяется до сих пор) поступил в промышленное производство.
В свою очередь, Н. Н. Бурденко как главный хирург Красной армии способствовал клиническим испытаниям пенициллина и грамицидина. Грамицидин — это еще один антибиотик, который впервые открыли именно в СССР. Первооткрывателями были микробиологи Георгий Францевич Гаузе и Мария Георгиевна Бражникова.
Все вышеупомянутые специалисты стали лауреатами Сталинской премии, причем Зинаида Ермольева не оставила ее себе, а отдала в Фонд обороны, чтобы на эти деньги был построен истребитель. Самолет назвали ее именем.
Сколько жизней спасли медики во время войны, подсчитать сложно, сколько людей выжило после только благодаря их военным открытиям — сказать еще сложнее, в любом случае счет идет на десятки миллионов. В годы Великой Отечественной развитие медицины не замедлилось — напротив, оно пошло вперед семимильными шагами, и многие военные наработки используются по сей день.
Лидия Куликова
медицина ВОВ
Администрация портала поздравляет всех ветеранов и труженников тыла с 65-летием Победы на фашисткой Германией. К этой замечательной дате мы публикуем материалы о том как трудились медицинские работники в эти сложные для нашей страны годы.
Медицина в годы Великой отечественной войны 1941-1945
Достижения медицины и здравоохранения нашей страны в годы Великой Отечественной войны — славная страница истории, непреходящая ценность для следующих поколений. На фронте и в тылу было сделано очень многое, чтобы организовать помощь раненым воинам, не допустить возникновения эпидемий, сберечь подрастающее поколение, создать службу охраны здоровья рабочих оборонных предприятий, обеспечить население медицинской помощью.
В годы войны наши медики вернули в строй 72,3% раненных и 90,6% больных воинов. Если эти проценты представить в абсолютных цифрах, то число раненых и больных, возвращенных в строй медицинской службой за все годы войны, составит около 17 млн человек. Если сопоставить эту цифру с численностью наших войск в годы войны (около 6 млн 700 тыс. человек в январе 1945 г.), то становится очевидным, что победа была одержана в значительной степени солдатами и офицерами, возвращенными в строй медицинской службой. При этом особенно следует подчеркнуть, что, начиная с 1 января 1943 г. из каждой сотни пораженных в боях 85 человек возвращались в строй из медицинских учреждений полкового, армейского и фронтового районов и только 15 человек — из госпиталей тыла страны.
Благодаря главным образом стараниям медиков в годы войны ни фронт, ни тыл не знали эпидемий инфекционных заболеваний. Впервые в мире в нашей стране «не сработал» обязательный, казалось бы, закон о связи войн и эпидемий. Эпидемический «пожар» удалось предотвратить, и это спасло сотни тысяч, миллионы человеческих жизней.
До сих пор мы все еще не знаем, сколько человек наша страна потеряла в Великой Отечественной войне, если суммировать и военные потери, и потери среди гражданского населения. Последние годы некоторые историки говорят о 43 млн погибших. Официальная цифра 26-27 млн. Окончательного числа мы не знаем: многие утверждают, что этого мы не узнаем уже никогда. Хотя точную цифру потерь, особенно среди мирного населения, установить, действительно, невозможно, все-таки стремиться ее узнать необходимо. Необходимо и для истории, и для осознания подлинной цены нашей Победы. 1. Работа медицинской службы в первые годы войны
Перед войной был проведен ряд мер по укреплению военно-медицинской службы, однако очень многого сделать так и не успели. Перестройка медицинской службы Красной Армии в силу многих причин осуществлялась медленно, а порой и непоследовательно и, к сожалению, так и не была завершена к началу войны. Как справедливо отмечали военные врачи — ветераны войны, больше всего действиям военных медиков в первые полтора года войны мешали устаревшие, но остававшиеся в силе представления о тактике медицинской службы: эти сформировавшиеся в предвоенные годы каноны обязывали руководителей военной медицины действовать в боевой обстановке, подчиняясь жесткой регламентации.
В то же время, положения единой полевой военно-медицинской доктрины, основанной на трудах классика отечественной медицины Н. И. Пирогова, а также В. А. Оппеля, Н. А. Вельяминова, Н. Н. Бурденко, М. Н. Ахутина и других, и разработанной группой военных медиков под руководством Е. И. Смирнова, в первые месяцы войны, в период тяжелых оборонительных боев, практически не использовались. А чтобы сохранить здоровье раненых, быстрее вернуть их в строй, требовалась четкая организация работы всех военных медиков — рациональное расположение госпиталей и медсанбатов, правильный выбор путей эвакуации, применение обоснованных методов лечения. Нужно было научиться маневрировать силами и средствами военной медицины, вовремя направлять их к местам предстоящих сражений или, наоборот, эвакуировать в тыл.
Важно было использовать наиболее рациональные методы лечения ран. Однако хирурги, призванные из запаса, из гражданских больниц (а таких было подавляющее большинство: к началу войны в армии было всего 12 418 кадровых военных врачей, а призвано из запаса в ходе ее более 80 тыс.), использовали и на войне способы мирной хирургии, например, первичный шов, после иссечения раны (его применение не оправдало себя и было фактически запрещено). Не вполне адекватными были и применявшиеся многочисленные и разнообразные способы профилактики и лечения различных осложнений, да и организация хирургической работы (например, в медсанбатах) грешила серьезными недостатками.
Опыт, который накапливали военные медики в сражениях первого года войны, способствовал унификации применения научно обоснованных методов медицинской помощи раненым. Этот опыт помог детальной разработке единой военно-полевой медицинской доктрины, претворению в жизнь предусмотренных ею принципов единства, последовательности, преемственности лечебных и эвакуационных мероприятий, основанных на общей теории боевой патологии или хотя бы на единых взглядах на возникновение, течение и лечение боевых поражений и заболеваний. Самое главное заключалось в том, что при этапном лечении с эвакуацией по назначению лечение раненых и эвакуация их в тыл связывались в единый процесс.
Только взяв на вооружение наиболее передовую систему лечебно-эвакуационного обеспечения войск — систему этапного лечения с эвакуацией по назначению, усовершенствовав специализированную медицинскую помощь и противоэпидемическое обеспечение, в полной мере использовав достижения медицинской науки и помощь гражданского здравоохранения, военно-медицинская служба смогла выполнить стоявшие перед ней задачи, добиться возвращения в строй и к трудовой деятельности огромного, измеряемого миллионами числа раненых и больных.
Как известно, начальный период Великой Отечественной войны был особенно трудным, так как вследствие отступления наших войск с Запада на Восток нужно было переместить около 2000 только эвакогоспиталей. Эта задача была выполнена, и перемещенные госпитали были в последующем использованы в медицинском обеспечении наступательных операций Красной Армии, сыграв большую роль в лечении раненых и больных.
Своеобразие оперативно-тактической обстановки начального периода войны потребовало создания мощных армейских госпитальных баз (включающих и эвакогоспитали), которых не было в мирное время. Благодаря этому обеспечивалось оказание квалифицированной медицинской помощи в самых трудных условиях. 2. Организация эвакуации раненых
2.1. Организация медицинского обеспечения первой линии
Своевременная первая медицинская помощь раненым быстрый сбор и вынос их с поля боя в прошлых войнах (особенно двадцатого столетия) всегда были связаны с большими трудностями и требовали привлечения значительных сил и средств. Актуальность данной проблемы в принципе не была явлением новым, специфичным для условий войны, но неблагоприятная обстановка, сложившаяся на советско-германском фронте летом 1941 г., резкое сокращение числа санитаров и санитаров-носильщиков в связи с их большими потерями осложняли ситуацию. Например, только на Ленинградском фронте за первый год войны было выведено из строя почти 4,5 тыс. санитаров и санитаров-носильщиков, в т. ч. убито и пропало без вести около 2 тыс. и ранено около 2,5 тыс.
При вынужденном отходе войск прикрытия и стремительном продвижении превосходящих сил противника с темпом 25-35 км в сутки войсковая медицинская служба основное внимание должна была сосредоточить на обеспечении всеми имеющимися в действующих войсках средствами быстрого выноса тяжелораненых с поля боя и их эвакуации в тыл. Вот почему Е.И.Смирнов в телеграфном распоряжении от 10.07.1941 г. № 452320, отданном начальникам медицинской службы армий Северного, Южного, Юго-Западного, Западного и Северо-Западного фронтов, указывал: «…главной задачей санитарной службы войскового района является своевременное оказание доврачебной помощи, быстрый вынос раненых с поля боя и немедленная эвакуация их в армейские полевые и стационарные госпитали для первичной хирургической обработки основной массы раненых. Хирургическую обработку в МСБ ограничить только крайне неотложными вмешательствами, имеющими своим назначением подготовить раненых к дальнейшей эвакуации… Приказываю главное внимание обратить на четкую организацию работы санитарной службы роты, батальона и стрелкового полка. Своевременный вынос раненых с поля боя — главное звено в этой работе».
Заместителем начальника Генерального штаба 23.07.1941 г. было отдано по телеграфу распоряжение начальникам штабов армий с требованием «систематического поддержания в полном штатном комплекте санитаров и санитаров-носильщиков в строевых батальонах и полках, выделения людей в помощь санитарам-носильщикам». К сожалению, по условиям боевой обстановки из-за крайней нехватки санитаров и санитаров-носильщиков, а подчас и нераспорядительности командиров и медицинских начальников выполнить это требование не всегда удавалось.
Начальник ВСУ Южного фронта Л.М.Мойжес констатировал, что в первых же боях выявилась необеспеченность выноса раненых с поля боя, основная причина при этом заключалась в остром недостатке носильщиков ив неумении имевшихся работать на поле боя, о чем было доложено командованию. И далее говорилось: приходится признать крайне необходимым иметь в штатах стрелкового полка не менее 50 носильщиков (помимо санитаров в ротах) и, кроме того, роту носильщиков в медсанбатах в составе не менее 120 человек.
Чтобы стимулировать, поощрить далеко не безопасную работу младшего звена медицинской службы на поле боя, НКО издал приказ от 23.08.1941 г. № 281 «О порядке представления к правительственной награде военных санитаров и носильщиков за хорошую боевую работу», переданный ввиду особой его важности на фронты по телеграфу. Впервые труд медицинского состава на поле боя официально приравняли к свершению ратного подвига: за вынос определенного числа раненых с их винтовками или ручными пулеметами санитары и носильщики могли быть представлены к награде медалями «За боевые заслуги» или «За отвагу», орденами Красной Звезды, Красного Знамени и орденом Ленина. И все-таки наивно было полагать, что эта мера кардинально решит проблему спасения тяжелораненых на поле боя.
Ожесточенные военные действия на советско-германском фронте и отход наших войск серьезно затруднили, а в ряде случаев сорвали комплектование медицинских подразделений, частей и учреждений личным составом. Тем не менее предпринимались все меры по укреплению ротного и батальонного звеньев медицинской службы, полному укомплектованию штатов санитаров и санитаров-носильщиков, запрещению использования их не по назначению. Однако положение оставалось очень тяжелым. Почти повсеместно практиковалось пополнять строевые части и подразделения за счет санитаров рот, санитаров-носильщиков и даже фельдшеров.
Большой некомплект санитаров, санитаров-носильщиков приводил к несвоевременному выносу раненых с поля боя и оказанию им первой медицинской помощи, что являлось одной из причин высокой летальности раненых в войсковом районе. Так, в приказании войскам Южного фронта от 12.07.1941 г. №-2 указывалось: «…имели место случаи, когда раненые оставались на поле боя в течение 10~12ч,; квалифицированная медицинская помощь вследствие этого запаздывала. Можно считать, что часть тяжелораненых осталась на поле боя и погибла. Основной причиной этого является недостаточность и иногда полное отсутствие санитаров-носильщиков в подразделениях частей, ведущих бой»4. В связи с этим командующий фронтом приказал: 1. Немедленно укомплектовать полностью до штата подразделения носильщиков в стрелковых полках; 2. Командирам частей заблаговременно, до выступления на марш и до начала боя, выделять в распоряжение старших врачей частей вспомогательных носильщиков в количестве не менее 30 человек на стрелковый полк и 16 человек на кавалерийский полк; 3. Организацию выноса и вывоза раненых с поля боя обязательно включать в общий план обеспечения марша и боя. На командиров частей возлагалась прямая ответственность за обеспечение выноса и вывоза раненых с поля боя.
Косвенные данные позволяют сделать вывод о том, что в первый период войны количество невынесенных раненых было весьма значительным. Об этом свидетельствует, в частности, увеличение удельного веса тяжелораненых в общей структуре санитарных потерь с каждым последующим годом войны. Если в первый год боевых действий на долю тяжелораненых приходилось 17,1%, то во второй — 21,8%, в третий — 24,2%, в четвертый — 26,1%. Та же закономерность выявляется и в изменении показателей летальности на этапах медицинской эвакуации. Если в первый год войны на 100 исходов среди раненых умершие составляли 6,4%, то на втором году эта цифра увеличилась до 7,3%, а на третьем — до 8,2%. Совершенно очевидно, что увеличение летальных исходов обусловливалось возрастанием доли тяжелораненых среди всех поступавших на этапы медицинской эвакуации, что, в свою очередь, зависело от продолжавших иметь место серьезных дефектов в медицинском обеспечении войск.
Причины недостатков в оказании первой медицинской помощи, как видно по документам, заключались прежде всего в нехватке санитаров, санитаров-носильщиков, санитарных инструкторов, в больших потерях среди этой категории медицинского состава, в сложностях организации работы по выносу раненых в условиях боевой обстановки. Следует подчеркнуть, что потери личного состава медицинской службы были высокими не только в начале войны, но и в последующие ее годы.
В результате этого укомплектованность медицинской службы санитарными инструкторами, санитарами и санитарами-носильщиками была значительно меньше, чем другими категориями медицинского состава, еще более снижаясь в периоды напряженных боевых действий.
В силу указанных причин медицинская служба войскового звена не могла в полной мере самостоятельно решить задачи по оказанию первой помощи раненым на поле боя и своевременному их выносу и эвакуации. В ряде случаев последнее обстоятельство становилось причиной гибели раненых. Исследованиями патологоанатомов на материале большого количества вскрытий трупов погибших на поле боя установлено, что 21,9% всех случаев смерти от кровотечения наступило от повреждений, при которых своевременное оказание помощи и вынос раненых могли бы спасти им жизнь, 40% смертельных исходов связано с несвоевременно оказанной и неполноценной медицинской помощью.
Не всегда удавалось обеспечить вынос и доставку раненых в медицинские пункты в оптимальные сроки. Это, в свою очередь, приводило к их позднему поступлению на последующие этапы медицинской эвакуации, развитию различных осложнений что сказывалось на продолжительности и результатах лечения. Анализ работы медицинской службы подтверждает актуальность проблемы розыска, сбора и выноса раненых с поля боя, стоявшей перед войсковой медицинской службой на протяжении всей войны, но данная проблема до конца так и не была решена, несмотря на предпринятые командованием и руководством медицинской службы решительные меры. С целью облегчения нелегкого труда санитаров по сбору и выносу (вывозу) тяжелораненых с поля боя и доставке их на передовые этапы медицинской эвакуации использовались упряжки ездовых санитарных собак.
Широкое применение собачьих колесных упряжек способствовало более быстрой доставке раненых на БМП и ПМП. Так, во втором и третьем периодах войны, до 80-85% всех раненых поступали на ПМП, в первые 4-5 ч с момента ранения, В контрнаступлении под Сталинградом работавшие на поле боя санитары Донского фронта доставляли до 80% тяжелораненых на БМП в сроки, не превышавшие 2 ч с момента ранения, 9% — через 2-4 ч, .1% — через 4-6 ч, 5% -через 6-8 ч и 5% — более чем через 8 ч, а в битве под Курском на ДМП Центрального фронта до 50% всех раненых были доставлены в сроки, не превышавшие 6 ч с момента ранения, 35% — через 6-12 ч, 10%г- через 12-16 ч и 5% — более чем через 16 ч. Таким образом, в оптимальные сроки (до 8-12 ч) сюда поступало до 85% общего числа раненых.
Таким образом, становится очевидным, что медицинская служба в период Великой Отечественной войны столкнулась с большим количеством трудностей в организации сбора, выноса (вывоза) раненых с поля боя и их эвакуации в ПМП, ДМП и ХППГ первой линии, что приводило к увеличению летальности, способствовало повышению длительности и ухудшению исходов лечения. Решать указанные проблемы медицинской службе пришлось в ходе войны.
2.2. Госпитальная служба на этапах эвакуации
Одной из главных задач Наркомздрава СССР была организация лечения раненных воинов. В самом начале войны в стране появились эвакогоспитали, их создавали по принятой в первые дни войны правительственной директиве. Уже в начале июля 1941 г. медицинская служба имела примерно столько эвакогоспиталей, сколько предусматривалось составленным перед войной планом. А 7 июля 1941 г. Государственный комитет обороны по ходатайству медиков принял решение о создании дополнительных госпиталей, общая вместимость которых более чем в 1,6 раза превышала предвоенный план: предстояло в самые короткие сроки сформировать примерно 1600 госпиталей для лечения 750 тыс. раненых. В частности, решено было развернуть эвакогоспитали в профсоюзных санаториях и домах отдыха.
Количество эвакогоспиталей постоянно возрастало: к 1 октября 1941 г. в них насчитывался уже 1 млн мест, а к 1 ноября 1944 г. — почти 2 млн. По постановлению Государственного комитета обороны от 22 сентября 1941 г. обслуживание раненых в тылу возлагалось на гражданских медиков, а на фронте — на военных медиков. Тыловые эвакогоспитали переходили в полное подчинение Наркомздрава СССР, забота о лечении находящихся в них раненых была возложена на гражданских медиков.
В гражданском здравоохранении всех союзных республик, прежде всего в Российской Федерации, была сформирована специальная служба эвакогоспиталей. Всю работу возглавил заместитель наркома здравоохранения СССР С. И. Миловидов, его первым помощником стал главный хирург проф. И. Г. Руфанов. В союзных республиках эти должности заняли проф. Н. Н. Приоров (РСФСР), проф. М. А. Топчибашев (Азербайджан), проф. А. П. Цулукидзе (Грузия), проф. X. А. Петросян (Армения). В начале 1942 г. были созданы специализированные эвакогоспитали — нейрохирургические, челюстно-лицевые, для лечения ранений органов грудной и брюшной полостей, глазные, ушные. Затем уже появились сортировочные госпитали, и система специализированных эвакогоспиталей приобрела законченный вид.
Подвижнический труд медиков эвакогоспиталей помог добиться уникальных результатов: в 1942, 1943 и 1944 гг. из тыловых госпиталей было возвращено в строй соответственно 56,6, 60,8 и 47,7% раненых. Общий итог деятельности эвакогоспиталей таков: 57,6% раненых возвращены в строй, 4,4% отправлены в отпуск, 36,5% — уволены в запас и демобилизованы, 1,5% умерли. 3. Организация противоэпидемической службы
Отличных результатов добилась военная санитарно-противоэпидемическая служба. Гигиенисты и эпидемиологи защитили армию и прифронтовые районы от вспышек эпидемических болезней и помогли гражданскому здравоохранению в противоэпидемической защите населения.
В годы войны гигантская миграция людских масс в сочетании с резкой перенаселенностью, нехваткой жилья, катастрофическим ухудшением условий жизни, голодом открывала «зеленую улицу» эпидемическим болезням.
Осенью и зимой 1941-1942 гг. врачи начали регистрировать увеличение числа больных сыпным тифом, а также дизентерией, брюшным и возвратным тифом; стране грозил настоящий эпидемический «пожар». Постановлением Государственного комитета обороны от 2 февраля 1942 г. во всех республиках, краях, областях, городах и районах были созданы чрезвычайные противоэпидемические комиссии, наделенные широкими полномочиями; прокуратуре предписывалось привлекать к строгой ответственности нарушителей санитарного порядка. Основная тяжесть борьбы с возникновением эпидемий ложилась на плечи медиков, а нарком здравоохранения СССР Г. А. Митерев назначался уполномоченным Государственного комитета обороны по противоэпидемической работе.
К борьбе с эпидемиями медики привлекли санитарную общественность — санитарные звенья, санитарные посты, санитарные дружины, многотысячный актив, общественных санитарных инспекторов. Только в Российской Федерации в годы войны действовало более 200 тыс. общественных санитарных инспекторов. Медики и их помощники проводили подворные и поквартирные обходы. Постоянно осуществлялся текущий санитарный надзор в жилых домах, общежитиях, столовых и магазинах, тщательно контролировалась санитарная очистка населенных мест.
На путях движения к фронту создавалась разветвленная сеть санитарно-заградительных барьеров. Под постоянным контролем медиков находились железные дороги. На крупнейших железнодорожных узлах работали санитарно-контрольные, обсервационные и изоляционно-пропускные пункты. Проходящие по железным дорогам поезда и эшелоны систематически проверялись на 275 санитарно-контрольных пунктах. Здесь проводили осмотр поездов, вагонов и пассажиров, осуществляли санитарную обработку, изолировали заболевших и лиц с подозрением на заболевание. Только за 10 мес 1943 г. было осмотрено 121 169 поездов, около 2 млн отдельно следовавших вагонов, почти 20 млн пассажиров. Санитарную обработку в специальных санпропускниках прошли более 5 млн человек. Медики обнаружили в поездах и направили в больницы 69 тыс. больных, еще 30 тыс. человек поместили в вагоны-изоляторы.
Для предупреждения сыпного тифа использовали прививки разработанной проф. М. К. Кронтовской в 1942 г. сыпнотифозной вакциной. Сыпной тиф был главной угрозой. Серьезной угрозой были и другие инфекционные заболевания. Если в 1943 г. брюшной тиф встречался в 20 раз, а дизентерия в 50 раз реже, чем сыпной тиф, то в 1944 г. картина резко изменилась. Медикам пришлось развернуть боевые порядки против нового врага.
В ход было пущено все, что рекомендовали медицинская наука и практика. Проводилась тщательная санитарная очистка городов, деревень, рабочих поселков; особое внимание обращали на базары, рынки, магазины, столовые. Делались комбинированные прививки против брюшного тифа и столбняка поливакциной НИИСИ, разработанной в нашей стране. Так, против брюшного тифа в 1941 г. привили почти 15 млн человек, в 1942 г. — 19 млн, в 1944 г. — почти 20 млн. Тем, кто находился в контакте с больными, давали использовавшийся тогда брюшнотифозный бактериофаг. Открывали лаборатории, способные быстро распознать возникшее заболевание. Обеспечивалось обязательное и своевременное направление больных в госпиталь или в больницу. В очагах брюшного тифа и дизентерии проводили обязательную дезинфекцию.
Медикам приходилось много заниматься противоэпидемической работой не только в тылу, но и на освобожденных от фашистской оккупации территориях, где свирепствовали эпидемии. 4. Организация лечебно-профилактической службы
Серьезный экзамен держала лечебно-профилактическая служба. В результате эвакуации миллионов людей население тыловых городов и сел во втором полугодии 1941 г. значительно возросло. Как следствие этого на медиков городских больниц и поликлиник восточных районов страны легла двойная и даже тройная нагрузка. Органам здравоохранения пришлось значительно увеличить совместительство. Начали проводить переподготовку врачей поликлиник по смежным специальностям.
Значительно уменьшившиеся из-за развертывания на базе больниц и клиник тыловых госпиталей возможности стационарной помощи удалось в какой-то мере компенсировать после организации «стационаров на дому»: именно в годы войны этот метод получил наибольшее развитие.
Многое было сделано для медицинского обслуживания рабочих промышленных предприятий, прежде всего оборонных, где работали, как правило, мужчины непризывного возраста, чаще всего подростки, и женщины.
Приказами и распоряжениями Наркомздрава СССР (ноябрь 1941 г. и др.) и местных органов здравоохранения для рабочих ввели преимущественное, первоочередное обеспечение медицинской помощью. Значительно увеличили количество цеховых и заводских здравпунктов, амбулаторий, поликлиник, больниц. На наиболее крупных предприятиях создали медико-санитарные части, которые лучше всего обеспечивали преимущественное обслуживание рабочих оборонных заводов. Именно в годы войны медсанчасти сформировались не просто как прикрепленные к предприятию медицинские учреждения, а как органическая, составная часть предприятия, своеобразный «цех здоровья». Во многом благодаря деятельности медсанчастей с середины 1942 г. заболеваемость рабочих на крупнейших предприятиях стала снижаться.
4.1. Организация хирургической помощи
Организация хирургической помощи на «театре» военных действий всегда была в центре внимания отечественной хирургии и ее лучших представителей. Поэтому основополагающие принципы советской военно-полевой хирургии возникли не на пустом месте, а имеют глубокие корни, уходящие к истокам ее зарождения в нашей стране.
Великий Н.И.Пирогов, анализируя и обобщая опыт хирургической работы во время кавказской экспедиции (1847 г.), крымской войны (1854-1856 гг.) и 25-летней госпитальной практики, создал гениальные «Начала общей военно-полевой хирургии». Содержание этого труда имеет непреходящее значение для понимания особенностей хирургической работы в боевой обстановке, а основные его положения получили подтверждение и дальнейшее развитие в годы Великой Отечественной войны 1941-1945 гг.
Как известно, Н.И.Пирогов впервые определил войну, с медицинской точки зрения, как «травматическую эпидемию» и, конкретизируя это определение, писал «…как при больших эпидемиях всегда недостает врачей, так и во время больших войн всегда в них недостаток… Недостаток в руках на перевязочных пунктах и в полевых лазаретах бывал так велик, что на 100 и более тяжело раненых приходилось по одному ординатору…».
Значительным недостатком хирургических кадров характеризуется и начальный период Великой Отечественной войны.
Накануне начала Великой Отечественной войны в гражданском здравоохранении нашей страны работали 140 769 врачей из них 12 560 были хирурги всех специальностей. После нападения фашистской Германии большая часть их были мобилизованы в армию, где вместе с кадровыми военными хирургами в распоряжении Главного военно-санитарного управления оказались 10 500 хирургов. Однако уже в июле 1941 г. началось дополнительное формирование 1600 эвакогоспиталей (ЭГ) в системе Наркомата обороны, кроме того, к 1 декабря 1941 г. были сформированы 291 медсанбат (МСБ), 380 полевых подвижных госпиталей преимущественно хирургического профиля, 94 медико-санитарные роты и много других медицинских учреждений. Всего за этот период, не считая медико-санитарных рот стрелковых полков и отдельных танковых бригад, были вновь сформированы 3750 медицинских учреждений.
Наибольшие трудности при формировании этих учреждений были с хирургическими кадрами, так как для комплектования этих учреждений по самым скромным подсчетам нужно было не менее 15 000 хирургов. Поэтому в начальный период войны штатные должности хирургов в лечебных учреждениях Красной Армии были укомплектованы лишь на 58,6%, а нейрохирургами — только на 35%.
Если общий недостаток врачей можно было в какой-то степени восполнить путем ускоренных выпусков студентов старших курсов мединститутов, что только в 1941 г. дало более 30 000 врачей, то для устранения некомплекта в хирургических кадрах нужна была еще и подготовка их на практической работе или постдипломная специализация, которая была организована в широких масштабах и ее прошли тысячи врачей.
Проблемы, возникшие перед медициной в начале войны
С первых дней войны медицинская служба испытывала серьезные трудности, ощущался резкий дефицит в средствах, не хватало кадров. Значительная часть мобилизационных материальных и людских ресурсов здравоохранения, составлявшая 39,9% от всего количества врачей и 35,8% от численности больничных коек, находилась в западных областях Советского Союза и уже в первые дни войны была захвачена наступающими частями противника. Большие потери несла медицинская служба непосредственно на поле боя. Более 80% всех ее санитарных потерь приходилось на рядовой и сержантский состав, то есть на передовое звено, действовавшее на линии фронта. Во время войны погибли или пропали без вести более 85 тыс. медиков. Из них 5 тыс. врачей, 9 тыс. средних медицинских работников, 23 тыс. санитарных инструкторов, 48 тыс. санитаров и санитаров-носильщиков. В связи с этим были проведены досрочные выпуски двух последних курсов военно-медицинских академий и медицинских факультетов, организована ускоренная подготовка фельдшеров и младших военфельдшеров. В результате ко второму году войны армия была укомплектована врачами на 91%, фельдшерами на 97.9%, фармацевтами на 89.5%.
Основной «кузницей кадров» для военно-медицинской службы являлась Военно-медицинская академия имени С.М. Кирова (ВМедА). Военные врачи, проходившие в ней усовершенствование, и слушатели, получившие в период обучения специальные военно-медицинские знания, составляли костяк руководящего и лечебного состава медицинской службы Красной армии. В ее стенах были подготовлены и направлены на фронт 1829 военных врачей. При этом в 1941 г. в академии было произведено 2 досрочных выпуска. Выпускники академии проявили подлинный героизм, выполняя на войне свой патриотический и профессиональный долг. 532 воспитанника и работника академии погибли в боях за Родину. Значительный вклад в победу внесли также представители других медицинских учебных заведений, в том числе 1-го Московского медицинского института имени И.М. Сеченова: 2632 питомца института обслуживали войска действующей армии и тыл страны.
Задачи здравоохранения в годы ВОВ
В годы войны главными задачами здравоохранения стали:
- 1. Помощь раненым и больным войнам;
- 2. Медицинское обслуживание тружеников тыла;
- 3. Охрана здоровья детей;
- 4. Широкие противоэпидемические мероприятия.
Борьба за жизнь раненого начиналась сразу после ранения, непосредственно на поле боя. Весь медицинский персонал ясно осознавал, что главной причиной гибели раненых на поле боя, помимо несовместимых с жизнью травм, являются шок и кровопотеря. При решении этой проблемы важнейшим условием успеха были сроки и качество оказания первой медицинской помощи, первой врачебной и квалифицированной медицинской помощи.
Особое внимание уделялось требованию выноса раненых с оружием, что восстанавливало не только человеческий, но и военно-технический потенциал Красной армии. Так, в приказе народного комиссара обороны «О порядке представления к правительственной награде военных санитаров и носильщиков за хорошую боевую работу», подписанном 23 августа 1941 г. лично И.В. Сталиным, предписывалось представлять к награждению санитаров и санитаров-носильщиков за вынос раненых с поля боя с их оружием: за вынос 15 человек представляли к медали «За боевые заслуги» или «За отвагу», 25 человек — к ордену Красной Звезды, 40 человек — к ордену Красного Знамени, 80 человек — к ордену Ленина.
В стране была создана широкая сеть эвакуационных госпиталей (однопрофильных и многопрофильных), оформилась система этапного лечения раненых и больных с эвакуацией по назначению. В теоретическом обосновании этой системы основополагающее значение имели труды Н.И. Пирогова, В.А. Оппеля, Б.К. Леонардова. Система этапного лечения с эвакуацией по назначению была налажена уже в начале войны и в зависимости от стратегической обстановки постоянно видоизменялась и совершенствовалась. Основные элементы системы включали в себя четкое и последовательное оказание раненым и больным медицинской помощи, начиная с первой медицинской на поле боя и заканчивая исчерпывающей специализированной в госпитальных базах фронта и тыла страны.
Эвакуация раненых из госпитальных баз фронта в тыловые госпитали страны осуществлялась в подавляющем большинстве случаев военно-санитарными поездами. Объем железнодорожных перевозок из фронтового района в тыл страны составил более 5 млн. человек.
Совершенствовалась организация специализированной медицинской помощи (раненым в голову, шею и позвоночник, в грудь и живот, бедро и крупные суставы). Во время войны жизненно важное значение имело создание бесперебойной системы заготовки и доставки донорской крови. Единое руководство гражданской и военной службами крови обеспечило более высокий процент выздоровлений раненых. К 1944 г. в стране насчитывались 5,5 млн. доноров. Всего за период войны было использовано около 1 700 тонн консервированной крови. Более 20 тысяч советских граждан были награждены знаком «Почетный донор СССР». Совместная работа военных и гражданских органов здравоохранения по профилактике инфекционных заболеваний, их активное взаимодействие на фронте и в тылу по предотвращению массового развития эпидемий, опасных и неотъемлемых ранее спутников любой войны, полностью себя оправдали и позволили создать строжайшую систему противоэпидемических мероприятий, которая включала:
- — создание противоэпидемических барьеров между фронтом и тылом;
- — систематическое наблюдение, с целью своевременного выявления инфекционных больных и их немедленной изоляции;
- — регулирование санитарной обработки войск;
- — применение эффективных вакцин и другие меры.
Большой объем работы был проделан главным эпидемиологом и инфекционистом Красной армии И.Д. Иониным.
Усилия гигиенистов способствовали устранению опасности авитаминозов, резкому сокращению алиментарных заболеваний в воинских частях, сохранению эпидемического благополучия войск и гражданского населения. В первую очередь, вследствие целенаправленной профилактики, заболеваемость кишечными инфекциями и брюшным тифом была незначительной и не имела тенденции к росту. Так, если в 1941 г. было проведено 14 млн. прививок против брюшного тифа, то в 1943 г. — 26 млн. Для сохранения благоприятной санитарно-эпидемической обстановки большое значение имели разработанные отечественными учеными вакцины: поливакцина, построенная на принципе ассоциированных депо вакцин с использованием полных микробных антигенов; вакцины против туляремии; сыпнотифозная вакцина. Были разработаны и успешно применены прививки против столбняка с помощью столбнячного анатоксина. Научная разработка вопросов противоэпидемической защиты войск и населения успешно продолжалась в течение всей войны. Военно-медицинской службе пришлось создавать действенную систему банно-прачечного и дезинфекционного обслуживания.
Стройная система противоэпидемических мероприятий, санитарно — гигиеническое обеспечение Красной Армии привели к небывалому в истории войн результату — в период Великой Отечественной войны в советских войсках не было эпидемий. Малоизвестными остаются вопросы, связанные с медицинским обслуживанием военнопленных и репатриантов. Именно здесь со всей яркостью проявились гуманизм и человеколюбие отечественной медицины. В соответствии с утвержденным Советом Народных Комиссаров СССР 1 июля 1941 года Положением о военнопленных, раненые и больные из их числа направлялись в ближайшие лечебные учреждения независимо от их ведомственной принадлежности. Им оказывалась медицинская помощь на одинаковых с военнослужащими Красной армии основаниях. Питание военнопленных в госпиталях проводилось по нормам госпитального пайка. В то же время в немецких концентрационных лагерях советские военнопленные были практически лишены медицинской помощи.
Особое внимание в военные годы уделялось детям, многие из которых потеряли родителей. Для них создавались дома ребенка и ясли на дому, устраивались молочные кухни. Указом Президиума Верховного Совета СССР в июле 1944 г. Были учреждены почетное звание «Мать-героиня», орден «Материнская слава» и «Медаль материнства».
Работа медицинской службы в первые годы войны
Перед войной был проведен ряд мер по укреплению военно-медицинской службы, однако очень многого сделать так и не успели. Перестройка медицинской службы Красной Армии в силу многих причин осуществлялась медленно, а порой и непоследовательно и, к сожалению, так и не была завершена к началу войны. Как справедливо отмечали военные врачи — ветераны войны, больше всего действиям военных медиков в первые полтора года войны мешали устаревшие, но остававшиеся в силе представления о тактике медицинской службы: эти сформировавшиеся в предвоенные годы каноны обязывали руководителей военной медицины действовать в боевой обстановке, подчиняясь жесткой регламентации.
В то же время, положения единой полевой военно-медицинской доктрины, основанной на трудах классика отечественной медицины Н.И. Пирогова, а также В.А. Оппеля, Н.А. Вельяминова, Н.Н. Бурденко, М.Н. Ахутина и других, и разработанной группой военных медиков под руководством Е.И. Смирнова, в первые месяцы войны, в период тяжелых оборонительных боев, практически не использовались. А чтобы сохранить здоровье раненых, быстрее вернуть их в строй, требовалась четкая организация работы всех военных медиков — рациональное расположение госпиталей и медсанбатов, правильный выбор путей эвакуации, применение обоснованных методов лечения. Нужно было научиться маневрировать силами и средствами военной медицины, вовремя направлять их к местам предстоящих сражений или, наоборот, эвакуировать в тыл.
Важно было использовать наиболее рациональные методы лечения ран. Однако хирурги, призванные из запаса, из гражданских больниц (а таких было подавляющее большинство: к началу войны в армии было всего 12 418 кадровых военных врачей, а призвано из запаса в ходе ее более 80 тыс.), использовали и на войне способы мирной хирургии, например, первичный шов, после иссечения раны (его применение не оправдало себя и было фактически запрещено). Не вполне адекватными были и применявшиеся многочисленные и разнообразные способы профилактики и лечения различных осложнений, да и организация хирургической работы (например, в медсанбатах) грешила серьезными недостатками.
Опыт, который накапливали военные медики в сражениях первого года войны, способствовал унификации применения научно обоснованных методов медицинской помощи раненым. Этот опыт помог детальной разработке единой военно-полевой медицинской доктрины, претворению в жизнь предусмотренных ею принципов единства, последовательности, преемственности лечебных и эвакуационных мероприятий, основанных на общей теории боевой патологии или хотя бы на единых взглядах на возникновение, течение и лечение боевых поражений и заболеваний. Самое главное заключалось в том, что при этапном лечении с эвакуацией по назначению лечение раненых и эвакуация их в тыл связывались в единый процесс.
Только взяв на вооружение наиболее передовую систему лечебно-эвакуационного обеспечения войск — систему этапного лечения с эвакуацией по назначению, усовершенствовав специализированную медицинскую помощь и противоэпидемическое обеспечение, в полной мере использовав достижения медицинской науки и помощь гражданского здравоохранения, военно-медицинская служба смогла выполнить стоявшие перед ней задачи, добиться возвращения в строй и к трудовой деятельности огромного, измеряемого миллионами числа раненых и больных.
Как известно, начальный период Великой Отечественной войны был особенно трудным, так как вследствие отступления наших войск с Запада на Восток нужно было переместить около 2000 только эвакогоспиталей. Эта задача была выполнена, и перемещенные госпитали были в последующем использованы в медицинском обеспечении наступательных операций Красной Армии, сыграв большую роль в лечении раненых и больных.
Своеобразие оперативно-тактической обстановки начального периода войны потребовало создания мощных армейских госпитальных баз (включающих и эвакогоспитали), которых не было в мирное время. Благодаря этому обеспечивалось оказание квалифицированной медицинской помощи в самых трудных условиях.
Медицина в годы Великой отечественной войны 1941-1945
Достижения медицины и здравоохранения нашей страны в годы Великой Отечественной войны — славная страница истории, непреходящая ценность для следующих поколений. На фронте и в тылу было сделано очень многое, чтобы организовать помощь раненым воинам, не допустить возникновения эпидемий, сберечь подрастающее поколение, создать службу охраны здоровья рабочих оборонных предприятий, обеспечить население медицинской помощью.
В годы войны наши медики вернули в строй 72,3% раненных и 90,6% больных воинов. Если эти проценты представить в абсолютных цифрах, то число раненых и больных, возвращенных в строй медицинской службой за все годы войны, составит около 17 млн. человек. Если сопоставить эту цифру с численностью наших войск в годы войны (около 6 млн. 700 тыс. человек в январе 1945 г.), то становится очевидным, что победа была одержана в значительной степени солдатами и офицерами, возвращенными в строй медицинской службой. При этом особенно следует подчеркнуть, что, начиная с 1 января 1943 г. из каждой сотни пораженных в боях 85 человек возвращались в строй из медицинских учреждений полкового, армейского и фронтового районов и только 15 человек — из госпиталей тыла страны.
Благодаря главным образом стараниям медиков в годы войны ни фронт, ни тыл не знали эпидемий инфекционных заболеваний. Впервые в мире в нашей стране «не сработал» обязательный, казалось бы, закон о связи войн и эпидемий. Эпидемический «пожар» удалось предотвратить, и это спасло сотни тысяч, миллионы человеческих жизней.
До сих пор мы все еще не знаем, сколько человек наша страна потеряла в Великой Отечественной войне, если суммировать и военные потери, и потери среди гражданского населения. Последние годы некоторые историки говорят о 43 млн погибших. Официальная цифра 26-27 млн. Окончательного числа мы не знаем: многие утверждают, что этого мы не узнаем уже никогда. Хотя точную цифру потерь, особенно среди мирного населения, установить, действительно, невозможно, все-таки стремиться ее узнать необходимо. Необходимо и для истории, и для осознания подлинной цены нашей Победы.
Медицина в годы Великой Отечественной Войны
Подвиг медицинских работников в годы войны вызывает восхищение. Благодаря труду врачей было спасено более 17 миллиона бойцов, по другим данным — 22 миллиона (около 70% раненых были спасены и вернулись к полноценной жизни). Следует помнить, что в военные годы медицина столкнулась со множеством трудностей. Не хватало квалифицированных специалистов, мест в госпиталях, медикаментов. Хирургам в полевых условиях приходилось работать круглосуточно. Врачи рисковали жизнью наравне с боевыми товарищами, из 700 тысяч военных медиков погибло более 12,5%. 
Боец морской пехоты Н.П. Кудряков прощается с врачом госпиталя И.А. Харченко, 1942 год
Требовалась срочная переподготовка специалистов, не каждый гражданский доктор мог быть «полноценным полевым врачом». Для медицинского военного госпиталя необходимо минимум три хирурга, но в годы начала войны это было невозможно, на обучение врача требовалось более года.
«Руководящий состав военно-медицинской службы, начиная с начальника медицинской службы дивизии и кончая начальником медицинской службы фронта, кроме специальных медицинских знаний должен обладать и военными знаниями, знать природу и характер общевойскового боя, методы и средства ведения армейских и фронтовых операций. Таких знаний наш руководящий медицинский состав не имел. Преподавание военных дисциплин в Военно-медицинской академии ограничивалось главным образом пределами соединений. К тому же большинство врачей окончили гражданские медицинские институты. Военно-оперативная подготовка их оставляла желать много лучшего» — писал генерал-полковник медицинской службы Ефим Смирнов. 
«В июле 1941 года началось дополнительное формирование эвакогоспиталей на 750 000 коек. Это составляло примерно 1600 госпиталей. Кроме того, с начала войны по 1 декабря 1941 года были сформированы 291 дивизия с медсанбатами, 94 стрелковые бригады с медико-санитарными ротами и другими медучреждениями усиления. В 1941 году, если не считать медико-санитарных рот стрелковых полков и семидесяти шести отдельных танковых бригад, их было сформировано более 3750, каждое из которых должно было иметь минимум от двух до трех хирургов. Если взять минимально среднюю цифру — четыре хирурга на учреждение, нам потребовалось бы их 15 000. В связи с этим для нас было недопустимой роскошью иметь даже по три хирурга на учреждение, так как они нужны были еще и для проводившегося в 1942 году формирования медицинских учреждений. Ведь для подготовки хирурга требуется минимум полтора года».
Полевая медицина и первая помощь бойцам
В стихах и прозе воспет подвиг отважных девушек-санитарок, которые выносили раненых с поля боя и оказывали первую медицинскую помощь.
Как писала Юлия Друнина, служившая санитаркой:
«Измученный, седой от пыли,
Он к нам, хромая, подошел.
(Мы под Москвой окопы рыли,
Девчонки из столичных школ).
Сказал впрямую: «В ротах жарко.
И много раненых: Так вот —
Необходима санитарка.
Необходима! Кто пойдет?»
И все мы «Я!» сказали сразу,
Как по команде, в унисон».
«Стиснув зубы до хруста,
От родного окопа
Одна
Ты должна оторваться,
И бруствер
Проскочить под обстрелом
Должна.
Ты должна.
Хоть вернешься едва ли,
Хоть «НЕ смей!»
Повторяет комбат.
Даже танки
(Они же из стали!)
В трех шагах от окопа
Горят.
Ты должна.
Ведь нельзя притворяться
Перед собой,
Что не слышишь в ночи,
Как почти безнадежно
«Сестрица!»
Кто-то там,
Под обстрелом, кричит»
«Придя на передовую, мы оказались выносливее тех, что постарше. Я не знаю, чем это объяснить. Таскали на себе мужчин, в два- три раза тяжелее нас. Взвалишь на себя восемьдесят килограммов и тащишь. Сбросишь … Идешь за следующим… И так раз пять- шесть раз за одну атаку. А в тебе самой сорок восемь килограммов- балетный вес. Просто не верится, как это мы могли…» — писала военный фельдшер Стрелкова А.М.
О тяготах войны и труде санитарок очень ярко сказано в стихах Юлии Друниной, эти строки надо перечитывать. За удивительный талант говорить о войне в стихах Юлию называли «связной между теми, кто жив и кто отнят войной».
Четверть роты уже скосило:
Распростёртая на снегу,
Плачет девочка от бессилья,
Задыхается: «НЕ могу!»
Тяжеленный попался малый,
Сил тащить его больше нет:
(Санитарочке той усталой
Восемнадцать сравнялось лет.)
Отлежишься, обдует ветром,
Станет легче чуть-чуть.
Сантиметр за сантиметром
Ты продолжишь свой крестный путь.
Между жизнью и смертью грани —
До чего ж хрупки они..
Ты приди же, солдат, в сознанье,
На сестренку хоть раз взгляни!
Если вас не найдут снаряды,
Не добьёт диверсанта нож,
Ты получишь, сестра, награду-
Человека опять спасешь.
Он вернется из лазарета-
Снова ты обманула смерть,
И одно лишь сознанье это
Всю-то жизнь тебя будет греть.
Согласно правилам, доставка раненого в полевой госпиталь не должна была превышать шести часов.
«С самого детства боялась крови, а тут пришлось справиться со страхом и перед кровавыми ранами, и перед пулями: Холод, сырость, костров разводить нельзя, много раз спали на мокром снегу, — вспоминала санитарка Анна Ивановна Жукова. — Если удавалось переночевать в землянке — это уже удача, но все равно никогда не получалось как следует выспаться».
От первой помощи, оказанной санитаркой, зависела жизнь раненого.
Смирновым была сформулирована система: «Современное этапное лечение и единая военно-полевая медицинская доктрина в области полевой хирургии основываются на следующих положениях:
все огнестрельные раны являются первично-инфицированными;
единственно надежным методом борьбы с инфекцией огнестрельных ран является первичная обработка ран;
большая часть раненых нуждается в ранней хирургической обработке;
раненые, подвергнутые в первые часы ранения хирургический обработке, дают наилучший прогноз».
Отважным санитаркам полагались награды: «за вынос 15 раненых — медаль, за 25 — орден, за 80 — высшая награда — орден Ленина». 

Спасенных раненых врачи оперировали в полевых условиях. Полевые госпитали располагались в палатках в лесу, землянках, операции могли проводится под открытым небом.
Врач Борис Бегоулев вспоминал: «Волнующие чувства переживаем в эти дни мы, военные врачи. Доблестные красные воины, как львы, дерутся с врагом, отстаивая каждую пядь священной советской земли. Зорко охранять здоровье и жизнь бойцов и командиров, самоотверженно бороться с нависшей над ранеными смертью — вот к чему зовет нас Родина. И, зов этот мы принимаем, как боевой приказ»
Полевые хирурги работали обычно по 16 часов в день. При большом потоке раненых могли оперировать двое суток без сна. Во время ожесточенных боев в полевой госпиталь поступало около 500 раненых.
Медсестра Мария Алексеева писала о подвиге своих коллег:
«Лиза Камаева пришла в нашу Добровольческую дивизию, только что окончив 1-й Медицинский институт. Она была молода, полна энергии и удивительного мужества. Главной частью медсанбата была так называемая санитарная рота, и главной в ней была перевязочная палатка. В ней делали операции на внутренних органах, т.е то, что не требовало общего наркоза. Хирург работал на трех столах: 1-й стол – раненых готовили к операции; 2-й стол – непосредственно проводилась операция; 3-й стол – перевязывали сестры и уносили раненого.
В период боя в медсанбат поступала до 500 человек, которые приходили сами или их привозили из санитарных частей полков. Врачи работали без перерыва. В мою задачу входило посильно им помогать. Лиза работала так: кровь всегда была, но в один момент не оказалось нужной группы крови под рукой, тогда она сама легла рядом с раненым и сделала прямое переливание крови, встала и продолжила дальше делать операцию. Увидев, что она пошатнулась и еле стояла на ногах, я подошла к ней и тихо шепнула на ухо: «Разбужу через два часа». Она ответила: «Через час». И тут же, прислонившись к моему плечу, заснула.»
Танкист Ион Деген вспоминал «К стене, стоя, прислонился высокий хирург. Не знаю, стар он был или молод. Все лицо закрывала желтоватая марлевая маска. Только глаза. Знаете, какие у него были глаза? Я даже не уверен, что он заметил меня. Он молитвенно сложил руки в резиновых перчатках. Он держал их чуть ниже лица. А спиной ко мне стояла девушка. В первое мгновение, когда из-под халата хирурга она извлекла стеклянную банку, я еще не понимал, что она делает. Но пока она поправляла его халат, я увидел, что в банке моча.
Десять минут необходимо хирургу , чтобы помыть руки перед операцией… Так рассказал нам когда-то батальонный фельдшер.»
По воспоминаниям раненого фронтовика Евгения Носова:
«Оперировали меня в сосновой рощице, куда долетала канонада близкого фронта. Роща была начинена повозками и грузовиками, беспрестанно подвозившими раненых… В первую очередь пропускали тяжелораненых…
Под пологом просторной палатки, с пологом и жестяной трубой над брезентовой крышей, стояли сдвинутые в один ряд столы, накрытые клеёнкой. Раздетые до нижнего белья раненые лежали поперёк столов с интервалом железнодорожных шпал. Это была внутренняя очередь — непосредственно к хирургическому ножу…
Среди толпы сестёр горбилась высокая фигура хирурга, начинали мелькать его оголенные острые локти, слышались отрывисто-резкие слова каких-то его команд, которые нельзя было разобрать за шумом примуса, непрестанно кипятившего воду. Время от времени раздавался звонкий металлический шлепок: это хирург выбрасывал в цинковый тазик извлеченный осколок или пулю к подножию стола… Наконец хирург распрямлялся и, как-то мученически, неприязненно, красноватыми от бессонницы глазами взглянув на остальных, дожидавшихся своей очереди, шёл в угол мыть руки…»
По воспоминаниям доктора Ярцевой Н.С.:
«Когда началась война, я была еще студенткой Ленинградского медицинского института. Просилась на фронт несколько раз – отказывали. Не одна, с подругами. Нам по 18 лет, первый курс, худенькие, маленькие… В районном военкомате нам сказали: вас убьют в первые пять минут. Но все же дело для нас нашли – организовывать госпиталь. Немцы быстро наступали, раненых становилось все больше… Под госпиталь приспособили Дворец культуры. Мы, голодные (с едой уже начались перебои), кровати железные, тяжеленные, а таскать их приходилось с утра и до ночи. В июле все было готово, и в наш госпиталь начали поступать раненые.
А уже в августе приказ: госпиталь эвакуировать. Подогнали деревянные вагоны, и мы опять стали грузчиками. Это был почти последний эшелон, который смог уехать из Ленинграда. Дальше все, блокада… Дорога была жуткая, нас обстреливали, мы прятались кто куда. Выгрузились в Череповце, ночевали на перроне; лето, а ночи холодные – кутались в шинели. Под госпиталь выделили деревянные бараки – там раньше содержали заключенных. Бараки были с одинарными окнами, в стенах дыры, а впереди зима. И это «впереди» наступило в сентябре. Пошел снег, мороз… Бараки далеко от станции, мы таскали раненых на носилках в метель. Носилки, конечно, тяжелые, но это не страшно – страшно смотреть на раненых. Мы же хоть и медики, но без привычки. А тут все окровавленные, еле живые… Некоторые умирали по дороге, мы их даже до госпиталя не успевали донести. Тяжело было всегда…»

Хирург Александра Ивановна Зайцева вспоминала : «Сутками стояли у операционного стола. Стояли, а руки сами падают. У нас отекали ноги, не вмещались в кирзовые сапоги. До того глаза устанут, что трудно их закрыть. День и ночь работали, были голодные обмороки. Есть что поесть, но некогда…»
Тяжело раненые отправлялись на лечение в городские эвакуационные госпитали.
Эвакуационный госпиталь
По воспоминаниям врача Юрия Горелова, работавшего в эвакуационном госпитале в Сибири:
«Несмотря на все усилия медиков, в наших госпиталях смертность была высокой. Также был большой процент инвалидов. Раненые к нам поступали в очень тяжелом состоянии, после страшных ранений, некоторые с уже ампутированными конечностями или нуждающиеся в ампутации, несколько недель проведшие в пути. А снабжение госпиталей, как мы уже говорили, оставляло желать лучшего. Но, когда чего-то не хватало, медики сами занимались изобретательством, конструированием и рационализаторством. Например, подполковник медслужбы Н. Лялина разработала аппарат для заживления ран — дымоокуриватель-фумигатор.
Медсестры А. Костырева и А. Секачева изобрели особую каркасную повязку для лечения ожогов конечностей. Майор медслужбы В. Марков сконструировал электрозонд для определения местоположения осколков в организме. По инициативе старшего инспектора отдела эвакогоспиталей Кемеровской области А. Транквиллитати на предприятиях Кузбасса начали выпускать ею разработанную аппаратуру для лечебной физкультуры. В Прокопьевске медики изобрели особую раскладную кровать, сухожаровую дезкамеру, бинты из ветоши, витаминные напитки из хвои и многое другое».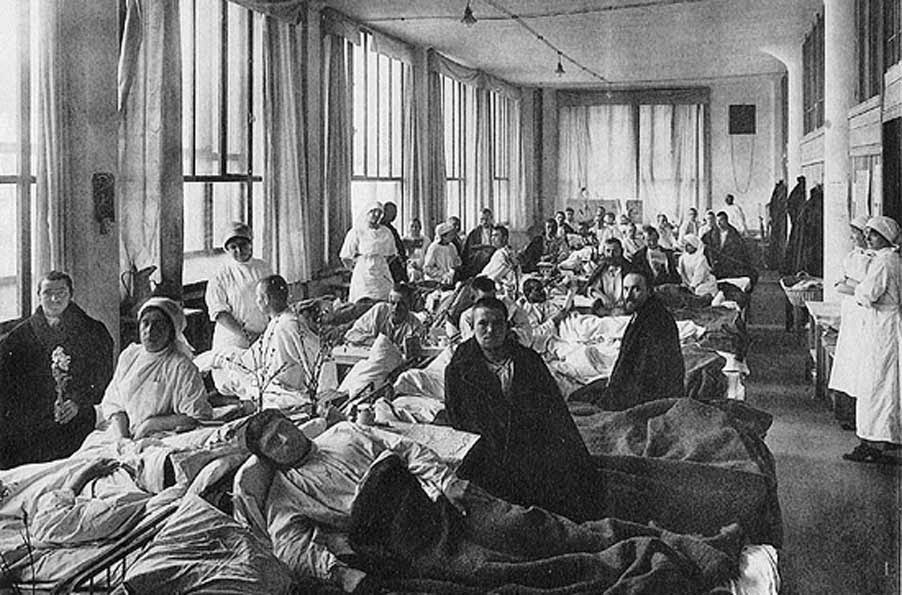
Госпиталям помогали горожане, приносили из дома вещи, продукты, лекарства.
«Все отбирали на нужды армии. А госпиталям доставалось то, что оставалось, т. е. практически ничего. И организация их была жесткой. С октября 1941 штатная обслуга госпиталей лишилась военного довольствия. Это первая военная осень, когда не было нормально работающих подсобных хозяйств при госпиталях. В городах действовала карточная система распределения продуктов.
В придачу ко всему осенью 1941 года медицинская промышленность выпускала менее 9% необходимых лекарств. И их начали изготавливать на местных предприятиях.
Большую помощь оказывали простые кузбассовцы. Домохозяйки приносили в эвакогоспитали молоко от своих коров, колхозники поставляли мед, овощи, школьники собирали ягоды, комсомольцы собирали дикоросы и лекарственные растения.
Кроме того, был организован сбор вещей у населения. Кто чем мог, тем и помогал — посудой, бельем, книгами. По мере развития подсобных хозяйств уже стало легче прокормить и себя, и раненых. При самих госпиталях выращивали свиней, коров и быков, картошку, капусту, морковь. Причем в Кузбассе было больше посевных площадей, больше голов скота. Соответственно, и питание раненых было лучше, чем в других районах Сибири».
Заботу о раненых проявляли дети. Приносили подарки, разыгрывали сценки из спектаклей, пели, танцевали.
Вспоминает Маргарита Подгузова, навещавшая солдат: «С подругой бегали в госпиталь, хотя учились в четвёртом классе. В госпитале лежали раненые и больные, их привозили в Котлас на выздоровление. Брали бинты, приносили домой, мамы выпаривали их, мы относили обратно. Больным песенку споём, стихи расскажем, газетку почитаем, как могли, отвлекали больных от болей, грустных мыслей, они ждали нас, подходили к окну. Нам с подружкой жалко было совсем молоденького танкиста, он горел в танке, ослеп. Ему мы уделяли особое внимание. А однажды пришли и увидели заправленную пустую кровать нашего подшефного. Потом всех боль ных куда-то увезли, закончилась наша “актерская” деятельность»
«Когда училась в 8-ом классе, мы с однокласс никами ходили в госпиталь № 2520, он находился в “Красной школе”, выступать. Ходили мы группой (человек 10-15): Кетя (Кресткентия) Черемискина, Римма Чижова, Римма Кустова, Нина и Валя Подпругины, Женя Кононова, Боря Рябов… Я читала стихи, любимое моё произведение — поэма “О двадцатом”, кто пел песни, ребята играли на баяне. Раненые военнослужащие принимали нас всегда тепло, радовались каждому нашему приходу».
«Бытовые условия лечившихся и персонала госпиталя были крайне стесненные. Элек троосвещения в ночное время, как правило, не было, отсутствовал и керосин. Оказывать помощь в ночное время было очень трудно. Опрашивали всех тяжелобольных и готовили им индивидуальные блюда. Женщины Котласа приносили в госпиталь со своих грядок зеленый лук, морковь и прочую зелень». (Здыбко С. А. Котласский эвакогоспиталь).
Доклад о работе эвакогоспиталя №2520 с 1 августа 1941 года по 1 июня 1942 года раскрывает статистику успехов врачей войны: «Всего произведено 270 операций. В том числе: удаление секвестров и осколков — 138, ампутация пальцев — 26. Терапевтических больных всего поступило 485 чел., в том числе с Карельского фронта 25 чел. По характеру заболеваний большинство терапевтических больных относятся к двум группам: заболевания органов дыхания — 109 чел., и тяжелая форма авитаминоза — 240 чел. Такой большой прием терапевтических больных в госпиталь объясняется тем, что в апреле 1942 года по приказу УРЭП-96 было принято сразу 200 больных эстонцев из рабочих колонн местного гарнизона.
…ни один больной, поступивший с карельского фронта, в госпитале не скончался. Что касается гарнизонных больных, то из общего числа поступивших возвращено в строй 176 чел., оказалось негодными к несению военной службы — 39 чел., уволено в отпуск — 7 чел., находится на 1 июня в госпитале — 189 чел., умерло — 50 чел. Причины смерти, главным образом, туберкулез легких в стадии декомпенсации и общее истощение на почве тяжелой цинги»
Госпиталь блокады
О буднях городских больниц в воспоминаниях ленинградского врача Бориса Абрамсона, работавшего хирургом в дни блокады. Врачи, чтобы не думать о голоде, погружались в работу. В трагичную блокадную зиму 1941-1942 года, когда в городе не работали водоснабжение и канализация, больницы представляли собой особенно гнетущее зрелище. Оперировали при свечах, почти на ощупь. 
«…Работа в клинике носит покуда мирный характер — «доделываем» плановые операции, идут острые аппендициты, немного травмы. С середины июля начинают поступать эвакуированные раненые, обработанные кое-как.
Августовские дни особенно тяжелы — нажим на Ленинград усиливается, в городе чувствуется растерянность, эвакуация, объявленная обязательной, фактически невозможна — все дороги от Ленинграда, в том числе и Северная, отрезаны врагом. Начинается блокада города.
Продовольственное положение в городе еще сносное. По карточкам, введенным с 18 июля, выдается по 600 гр. хлеба, работают коммерческие магазины, рестораны. Уже с 1 сентября нормы уменьшаются, коммерческие магазины закрыты…
… 19 сентября тремя огромной силы бомбами разрушен Дмитровский переулок. По счастливой случайности уцелела Маня. Мало пострадала и квартира сестры.
В клинике начинаются массовые поступления пострадавших от бомб. Ужасающая картина! Тяжелейшие комбинированные травмы, дающие огромную смертность.
…А между тем в клинике идут нормальные учебные занятия, регулярно читаю лекции, однако без обычного подъема — аудитория полупуста, особенно в вечерние часы, перед «обычной» тревогой. Кстати, звук сирены, уже такой знакомый, до сего дня кажется невыносимым; в такой же степени приятна музыка отбоя… И жизнь идет своим чередом — возобновились концерты в Филармонии, театры и в особенности кино переполнены..
…Сказывается голод! В октябре, а в особенности в ноябре я его остро чувствую. В особенности болезненно переживаю недостаток хлеба. Мысли о еде не оставляют меня днем и особенно ночью. Стараешься побольше оперировать, время идет быстрее, голод не так ощущается… К дежурствам через день уже в течение двух месяцев привык, всю тяжесть хирургической работы выносим мы с Николаем Сосняковым. Обеды через день в больнице дают намек на насыщение.
Голод всюду… 
Ежедневно в больницу поступает 10–15 истощенных людей, погибших от голода. Запавшие застывшие глаза, осунувшееся землистое лицо, отеки на ногах…
…Вчерашнее дежурство было особенно тяжелым. С двух часов дня подвезли сразу 26 раненых, пострадавших от артиллерийского обстрела — снаряд попал в трамвай. Очень много тяжелых ранений, преимущественно раздробления нижних конечностей. Тяжелая картина. К ночи, когда закончились операции, в углу операционной — груда ампутированных человеческих ног…
… Сегодня очень холодный день. Ночи темные, страшные. Утром, с приходом в клинику, еще темно. И там часто нет света. Приходится оперировать при керосине и при свечах или при летучей мыши…
…В клинике леденящий холод, очень трудно стало работать, хочется поменьше двигаться, хочется погреться. А главное все же голод. Это чувство почти невыносимо. Беспрестанные мысли о еде, поиски еды вытесняют все другое. Мало верится в близость коренного улучшения, о чем изголодавшиеся ленинградцы много говорят… В институте с серьезным видом готовятся к зимней сессии. Но как она может пройти, если студенты более двух месяцев почти не ходят на практические занятия, очень плохо — на лекции и вовсе не читают дома! Занятий фактически нет, но Ученый совет собирается аккуратно, через понедельник, и слушает защиту диссертаций. Все профессора сидят в шубах и шапках, все осунулись и все голодны…
…Вот и начался 1942 год…
Встретил его в клинике, на дежурстве. К вечеру 31 декабря начался жестокий артобстрел района. Привезли раненых. Обработку закончил за пять минут до начала нового года.
Начало это безрадостно. Видимо, уже близится предел человеческих испытаний. Иссякли все мои дополнительные источники питания — вот он, настоящий голод: судорожное ожидание тарелки супа, притупление интереса ко всему, адинамия. И это ужасающее равнодушие… Как безразлично все — и жизнь, и смерть… 
Все чаще вспоминается екатеринбургское предсказание о моей смерти на 38-м году жизни, то есть в 1942 году…
…Несчастные окоченевшие больные лежат, прикрывшись шубами и грязными матрацами, кишмя кишат вшами. Воздух пропитан гноем и мочой, белье грязное до черноты. Воды нет, света нет, уборные забиты, в коридорах вонь от неслитых помоев, на полу полузамерзшие нечистоты. Их не выливают вовсе или сбрасывают тут же, у входа в хирургическое отделение — храм чистоты!.. И такая картина во всем городе, так как повсюду с конца декабря нет тепла, нет света, воды и канализации. Всюду видны люди, таскающие воду из Невы, Фонтанки (!) или из каких-то скважин на улице. Трамваи не идут уже с середины декабря. Привычными уже стали валяющиеся на улицах трупы полураздетых людей, мимо которых с равнодушием проходят пока еще живые. Но все же более страшное зрелище — грузовики-пятитонки, доверху груженые трупами. Кое-как прикрывши «груз», машины свозят их на кладбища, где экскаваторами роются траншеи, куда и сбрасывают «груз»…
…И все же ждем весны, как избавления. Проклятая надежда! Неужели она и сейчас нас обманет!»
Доктор упоминает о ценах на вещи в дни блокады, на еду менялось всё: «дорогие рояли и пианино можно свободно купить за 6–8 рублей — 6–8 кгр. хлеба! Прекрасную стильную мебель — за ту же цену! Отец приобрел неплохое осеннее пальто за 200 гр. хлеба. Зато в денежном выражении продукты крайне дороги — хлеб снова 400 руб. кгр., крупы 600 руб., масло 1700–1800 руб., мясо 500–600 руб., сахарный песок 800 руб., шоколад 300 руб. плитка, коробок спичек — 40 руб.!»
К первому мая в блокадном Ленинграде горожане получили подарки, настоящие пиршество: «Настроение у ленинградцев явно повысилось. К празднику выдали очень много продуктов, а именно: сыра 600 гр., колбасы 300 гр., вина 0,5 л, пива 1,5 л, муки 1 кгр., шоколада 25 гр., табаку 50 гр., чаю 25 гр., сельдей 500 гр. Это помимо всех текущих выдач — мяса, крупы, масла, сахара»
«Вообще я рад пребыванию в Ленинграде, и если бы нынешнее положение не ухудшалось в военном и бытовом отношении — я готов оставаться ленинградцем до конца войны и ждать возвращения своих сюда» — пишет несломленный врач.
Медикаменты в годы войны
«Без медикаментов нет практической медицины» — отмечал Ефим Смирнов.
Владимир Терентьевич Кунгурцев рассказывал о военных лекарствах-обезболивающих: «Если у раненного болевой шок, надо положить его так, чтобы кровь нормально циркулировала, а голова находилась не выше корпуса. Затем надо обезболить раны. Ничего кроме хлорэтила у нас тогда не было. Хлорэтил замораживает боль на несколько минут. А уже потом, в медсанбате и в госпитале раненному делали инъекции новокаина, давали более эффективные эфир и хлороформ».
«Но мне везло: ни одного смертельного случая. А вот тяжелые были: однажды привезли бойца с пневмотраксом грудной клетки. Он не мог дышать. Наложил ему глухую повязку, чтобы воздух не попал в легкие. Вообще, тяжело раненных мы оперативно эвакуировали – на носилках или машинах. У всех солдат в обязательной экипировке были индивидуальные перевязочные пакеты, которые они получали у полкового врача. Каждый солдат был хорошо проинструктирован на случай ранения. К примеру, если пуля попала в живот, пить и есть нельзя, потому что через желудок и кишечник вместе с жидкостью в брюшную полость попадает инфекция, и начинается воспаление брюшины – перитонит».
«У неопытного наркотизатора больной под эфиром долго не засыпает, и может проснуться во время операции. Под хлороформом же больной заснет обязательно, но может не проснуться» — писал врач Юдин.
В годы войны раненые умирали чаще от заражения крови. Были случаи, когда из-за нехватки лекарств для предотвращения гангрены раны перевязывали бинтами, смоченными в керосине, что предотвращало заражение. 
В Советском Союзе знали об изобретении английского ученого Флеминга – пенициллине. Однако согласование на использование лекарства требовало времени. В Англии к открытию отнеслись с недоверием, и Флеминг продолжил свои опыты в США. Сталин не доверял союзникам-американцам, опасаясь, что лекарство может быть отравлено. Опыты Флеминга в США продолжались успешно, но патентовать изобретение ученый отказался, утверждая, что лекарство создано для спасения всего человечества.
Чтобы не терять время на бюрократию, советские ученые взялись за разработку аналогичного лекарства-антибиотика. 
«Устав от напрасного ожидания, весной 1942 года я с помощью друзей стала собирать плесени из самых различных источников. Те, кто знал о сотнях неудачных попыток Флори найти свой продуцент пенициллина, относились к моим опытам иронически» — вспоминала Тамара Балезина.
«Мы стали использовать метод профессора Андрея Львовича Курсанова по выделению спор плесени из воздуха на очистки картофеля (вместо самого картофеля — по военному времени), смоченные медным купоросом. И лишь 93-й штамм — споры, выросшие в бомбоубежище жилого дома на чашке Петри с очистками картофеля, — показал при испытании методом разведений в 4–8 раз большую активность пенициллина, чем флеминговский».
К концу 1941 года советский пенициллин начал применяться для лечения. Опыт нового лекарства был поставлен на 25 умирающих раненых, которые постепенно пошли на поправку.
«Невозможно описать нашу радость и счастье, когда мы поняли, что все наши раненые постепенно выходят из септического состояния и начинают поправляться. В конце концов все 25 были спасены!» — вспоминала Балезина.
Широкое промышленное производство пенициллина началось в 1943 году.
Будем помнить о подвиге героев-медиков. Они смогли сделать невозможное. Спасибо этим отважным людям за победу!
Смотрю назад, в продымленные дали:
Нет, не заслугой в тот зловещий сорок первый год,
А высшей честью школьницы считали
Возможность умереть за свой народ
Из детства в грязную теплушку,
В эшелон пехоты, в санитарный взвод.
Дальние разрывы слушал и не слушал
Ко всему привыкший сорок первый год.
Я пришла из школы в блиндажи сырые,
От Прекрасной Дамы в «мать» и «перемать»,
Я не привыкла, чтоб меня жалели,
Я тем гордилась, что среди огня
Мужчины в окровавленных шинелях
На помощь звали девушку —
Меня…
На носилках, около сарая,
На краю отбитого села, санитарка шепчет, умирая:
— Я еще, ребята, не жила…
И бойцы вокруг нее толпятся
И не могут ей в глаза смотреть:
Восемнадцать — это восемнадцать,
Но ко всем неумолима смерть…
До сих пор не совсем понимаю,
Как же я, и худа, и мала,
Сквозь пожары к победному Маю
В кирзачах стопудовых дошла.
И откуда взялось столько силы
Даже в самых слабейших из нас?..
Что гадать! — Был и есть у России Вечной прочности великий запас.
(Юлия Друнина)
Оглавление блога Мой паблик вконтакте
Мой паблик вконтакте Мой facebook,
Мой facebook,  Мой instagram
Мой instagram Моя группа в Одноклассниках
Моя группа в Одноклассниках
И еще — Мои мистико-приключенческие детективы
Медицина в период Великой Отечественной войны
Размещено на https://www.allbest.ru/
Размещено на https://www.allbest.ru/
Министерство здравоохранения Республики Беларусь
Учреждение образования
«Гомельский государственный медицинский университет»
Кафедра общественного здоровья и здравоохранения
Реферат
Тема: Медицина в период Великой Отечественной войны
Учебный предмет: История Медицины
Выполнила студентка 1 курса
Группы Л-101
Паксадзе Татьяна Александровна
Проверил старший преподаватель
Верхина Н.В
Гомель 2015
Введение
Работа медицинской службы в первые годы войны
Организация противоэпидемической службы
Организация лечебно-профилактической службы
Заключение
Приложение
Введение
Достижения медицины и здравоохранения нашей страны в годы Великой Отечественной войны — славная страница истории, непреходящая ценность для следующих поколений. На фронте и в тылу было сделано очень многое, чтобы организовать помощь раненым воинам, не допустить возникновения эпидемий, сберечь подрастающее поколение, создать службу охраны здоровья рабочих оборонных предприятий, обеспечить население медицинской помощью. медицинский война раненый реабилитация
В годы войны наши медики вернули в строй 72,3% раненных и 90,6% больных воинов. Если эти проценты представить в абсолютных цифрах, то число раненых и больных, возвращенных в строй медицинской службой за все годы войны, составит около 17 млн человек. Если сопоставить эту цифру с численностью наших войск в годы войны (около 6 млн 700 тыс. человек в январе 1945 г.), то становится очевидным, что победа была одержана в значительной степени солдатами и офицерами, возвращенными в строй медицинской службой. При этом особенно следует подчеркнуть, что, начиная с 1 января 1943 г. из каждой сотни пораженных в боях 85 человек возвращались в строй из медицинских учреждений полкового, армейского и фронтового районов и только 15 человек — из госпиталей тыла страны.
Благодаря главным образом стараниям медиков в годы войны ни фронт, ни тыл не знали эпидемий инфекционных заболеваний. Впервые в мире в нашей стране «не сработал» обязательный, казалось бы, закон о связи войн и эпидемий. Эпидемический «пожар» удалось предотвратить, и это спасло сотни тысяч, миллионы человеческих жизней.
До сих пор мы все еще не знаем, сколько человек наша страна потеряла в Великой Отечественной войне, если суммировать и военные потери, и потери среди гражданского населения. Последние годы некоторые историки говорят о 43 млн погибших. Официальная цифра 26-27 млн. Окончательного числа мы не знаем: многие утверждают, что этого мы не узнаем уже никогда. Хотя точную цифру потерь, особенно среди мирного населения, установить, действительно, невозможно, все-таки стремиться ее узнать необходимо. Необходимо и для истории, и для осознания подлинной цены нашей Победы.
Работа медицинской службы в первые годы войны
Перед войной был проведен ряд мер по укреплению военно-медицинской службы, однако очень многого сделать так и не успели. Перестройка медицинской службы Красной Армии в силу многих причин осуществлялась медленно, но так и не была завершена к началу войны. Как справедливо отмечали военные врачи — ветераны войны, больше всего действиям военных медиков в первые полтора года войны мешали устаревшие, но остававшиеся в силе представления о тактике медицинской службы: эти сформировавшиеся в предвоенные годы каноны обязывали руководителей военной медицины действовать в боевой обстановке, подчиняясь жесткой регламентации.
В то же время, положения единой полевой военно-медицинской доктрины, основанной на трудах классика отечественной медицины Н. И. Пирогова, а также В. А. Оппеля, Н. А. Вельяминова, Н. Н. Бурденко, М. Н. Ахутина и других, и разработанной группой военных медиков под руководством Е. И. Смирнова, в первые месяцы войны, в период тяжелых оборонительных боев, практически не использовались. А чтобы сохранить здоровье раненых, быстрее вернуть их в строй, требовалась четкая организация работы всех военных медиков — рациональное расположение госпиталей и медсанбатов, правильный выбор путей эвакуации, применение обоснованных методов лечения. Нужно было научиться маневрировать силами и средствами военной медицины, вовремя направлять их к местам предстоящих сражений или, наоборот, эвакуировать в тыл.
Важно было использовать наиболее рациональные методы лечения ран. Однако хирурги, призванные из запаса, из гражданских больниц (а таких было подавляющее большинство: к началу войны в армии было всего 12 418 кадровых военных врачей, а призвано из запаса в ходе ее более 80 тыс.), использовали и на войне способы мирной хирургии, например, первичный шов, после иссечения раны (его применение не оправдало себя и было фактически запрещено).
Как известно, начальный период Великой Отечественной войны был особенно трудным, так как вследствие отступления наших войск с Запада на Восток нужно было переместить около 2000 только эвакогоспиталей. Эта задача была выполнена, и перемещенные госпитали были в последующем использованы в медицинском обеспечении наступательных операций Красной Армии, сыграв большую роль в лечении раненых и больных.
Своеобразие оперативно-тактической обстановки начального периода войны потребовало создания мощных армейских госпитальных баз (включающих и эвакогоспитали), которых не было в мирное время. Благодаря этому обеспечивалось оказание квалифицированной медицинской помощи в самых трудных условиях.
Организация противоэпидемической службы
Отличных результатов добилась военная санитарно-противоэпидемическая служба. Гигиенисты и эпидемиологи защитили армию и прифронтовые районы от вспышек эпидемических болезней и помогли гражданскому здравоохранению в противоэпидемической защите населения.
В годы войны гигантская миграция людских масс в сочетании с резкой перенаселенностью, нехваткой жилья, катастрофическим ухудшением условий жизни, голодом открывала «зеленую улицу» эпидемическим болезням.
Осенью и зимой 1941-1942 гг. врачи начали регистрировать увеличение числа больных сыпным тифом, а также дизентерией, брюшным и возвратным тифом; стране грозил настоящий эпидемический «пожар». Постановлением Государственного комитета обороны от 2 февраля 1942 г. во всех республиках, краях, областях, городах и районах были созданы чрезвычайные противоэпидемические комиссии, наделенные широкими полномочиями; прокуратуре предписывалось привлекать к строгой ответственности нарушителей санитарного порядка. Основная тяжесть борьбы с возникновением эпидемий ложилась на плечи медиков, а нарком здравоохранения СССР Г. А. Митерев назначался уполномоченным Государственного комитета обороны по противоэпидемической работе.
К борьбе с эпидемиями медики привлекли санитарную общественность — санитарные звенья, санитарные посты, санитарные дружины, многотысячный актив, общественных санитарных инспекторов. Только в Российской Федерации в годы войны действовало более 200 тыс. общественных санитарных инспекторов. Медики и их помощники проводили подворные и поквартирные обходы. Постоянно осуществлялся текущий санитарный надзор в жилых домах, общежитиях, столовых и магазинах, тщательно контролировалась санитарная очистка населенных мест.
На путях движения к фронту создавалась разветвленная сеть санитарно-заградительных барьеров. Под постоянным контролем медиков находились железные дороги. На крупнейших железнодорожных узлах работали санитарно-контрольные, обсервационные и изоляционно-пропускные пункты. Проходящие по железным дорогам поезда и эшелоны систематически проверялись на 275 санитарно-контрольных пунктах. Здесь проводили осмотр поездов, вагонов и пассажиров, осуществляли санитарную обработку, изолировали заболевших и лиц с подозрением на заболевание. Только за 10 мес 1943 г. было осмотрено 121 169 поездов, около 2 млн отдельно следовавших вагонов, почти 20 млн пассажиров. Санитарную обработку в специальных санпропускниках прошли более 5 млн человек. Медики обнаружили в поездах и направили в больницы 69 тыс. больных, еще 30 тыс. человек поместили в вагоны-изоляторы.
Для предупреждения сыпного тифа использовали прививки разработанной проф. М. К. Кронтовской в 1942 г. сыпнотифозной вакциной. Сыпной тиф был главной угрозой. Серьезной угрозой были и другие инфекционные заболевания. Если в 1943 г. брюшной тиф встречался в 20 раз, а дизентерия в 50 раз реже, чем сыпной тиф, то в 1944 г. картина резко изменилась. Медикам пришлось развернуть боевые порядки против нового врага.
В ход было пущено все, что рекомендовали медицинская наука и практика. Проводилась тщательная санитарная очистка городов, деревень, рабочих поселков; особое внимание обращали на базары, рынки, магазины, столовые. Делались комбинированные прививки против брюшного тифа и столбняка поливакциной НИИСИ, разработанной в нашей стране. Так, против брюшного тифа в 1941 г. привили почти 15 млн человек, в 1942 г. — 19 млн, в 1944 г. — почти 20 млн. Тем, кто находился в контакте с больными, давали использовавшийся тогда брюшнотифозный бактериофаг. Открывали лаборатории, способные быстро распознать возникшее заболевание. Обеспечивалось обязательное и своевременное направление больных в госпиталь или в больницу. В очагах брюшного тифа и дизентерии проводили обязательную дезинфекцию.
Медикам приходилось много заниматься противоэпидемической работой не только в тылу, но и на освобожденных от фашистской оккупации территориях, где свирепствовали эпидемии.
Организация лечебно-профилактической службы
Серьезный экзамен держала лечебно-профилактическая служба. В результате эвакуации миллионов людей население тыловых городов и сел во втором полугодии 1941 г. значительно возросло. Как следствие этого на медиков городских больниц и поликлиник восточных районов страны легла двойная и даже тройная нагрузка. Органам здравоохранения пришлось значительно увеличить совместительство. Начали проводить переподготовку врачей поликлиник по смежным специальностям.
Организация хирургической помощи на «театре» военных действий всегда была в центре внимания отечественной хирургии и ее лучших представителей. Поэтому основополагающие принципы советской военно-полевой хирургии возникли не на пустом месте, а имеют глубокие корни, уходящие к истокам ее зарождения в нашей стране.
Великий Н.И.Пирогов, анализируя и обобщая опыт хирургической работы во время кавказской экспедиции (1847 г.), крымской войны (1854-1856 гг.) и 25-летней госпитальной практики, создал гениальные «Начала общей военно-полевой хирургии». Содержание этого труда имеет непреходящее значение для понимания особенностей хирургической работы в боевой обстановке, а основные его положения получили подтверждение и дальнейшее развитие в годы Великой Отечественной войны 1941-1945 гг.
Как известно, Н.И.Пирогов впервые определил войну, с медицинской точки зрения, как «травматическую эпидемию» и, конкретизируя это определение, писал «…как при больших эпидемиях всегда недостает врачей, так и во время больших войн всегда в них недостаток… Недостаток в руках на перевязочных пунктах и в полевых лазаретах бывал так велик, что на 100 и более тяжело раненых приходилось по одному ординатору…».
Значительным недостатком хирургических кадров характеризуется и начальный период Великой Отечественной войны.
Накануне начала Великой Отечественной войны в гражданском здравоохранении нашей страны работали 140 769 врачей из них 12 560 были хирурги всех специальностей. После нападения фашистской Германии большая часть их были мобилизованы в армию, где вместе с кадровыми военными хирургами в распоряжении Главного военно-санитарного управления оказались 10 500 хирургов. Однако уже в июле 1941 г. началось дополнительное формирование 1600 эвакогоспиталей (ЭГ) в системе Наркомата обороны, кроме того, к 1 декабря 1941 г. были сформированы 291 медсанбат (МСБ), 380 полевых подвижных госпиталей преимущественно хирургического профиля, 94 медико-санитарные роты и много других медицинских учреждений. Всего за этот период, не считая медико-санитарных рот стрелковых полков и отдельных танковых бригад, были вновь сформированы 3750 медицинских учреждений.
Наибольшие трудности при формировании этих учреждений были с хирургическими кадрами, так как для комплектования этих учреждений по самым скромным подсчетам нужно было не менее 15 000 хирургов. Поэтому в начальный период войны штатные должности хирургов в лечебных учреждениях Красной Армии были укомплектованы лишь на 58,6%, а нейрохирургами — только на 35%.
Если общий недостаток врачей можно было в какой-то степени восполнить путем ускоренных выпусков студентов старших курсов мединститутов, что только в 1941 г. дало более 30 000 врачей, то для устранения некомплекта в хирургических кадрах нужна была еще и подготовка их на практической работе или постдипломная специализация, которая была организована в широких масштабах и ее прошли тысячи врачей.
Благодаря этому к концу 2-го года Великой Отечественной войны, несмотря на боевые потери среди хирургов, обеспеченность хирургическими кадрами по всем фронтам составила 63,8%, причем в учреждениях войскового и армейского районов, где решалась судьба сотен тысяч раненых, укомплектованность хирургическими кадрами была равна 72-74%, женшины-хирурги в этих учреждениях составляли всего лишь около 30%, в то время как в ЭГ, укомплектованных хирургами только на 58,5,-50% из них были женщины. Самоотверженный труд хирургов, медицинских сестер, санитаров и в этих тяжелых условиях позволил вернуть в строй 70% лечившихся раненых. Уместно заметить, что медицинская служба американской армии, имевшая за этот же период 39 917 раненых, возвратила в строй всего 51,5% из них.
Второе положение Н.И.Пирогова гласит о том, что «…свойство ран, смертность и успех лечения зависят преимущественно от различных свойств оружия и в особенности огнестрельных снарядов…». Развивая это положение, он видел в перспективе необходимость активной хирургической деятельности при огнестрельных ранах с широким применением профилактических операций на передовых этапах хирургической помощи.
Изучение поражающих свойств оружия и боеприпасов противника, подтвердив основные положения этого принципа, внесло коррективы в прогнозы Н.И.Пирогова. Обобщая опыт хирургической обработки ран в начальный период войны, заместитель Главного хирурга Красной Армии С.С.Гирголав пришел к выводу о необходимости выделить 2 основные группы боевых ранений: раны, подлежащие активной хирургической обработке (они составляют около 80%), и раны, не требующие никаких вмешательств ни в самой ране, ни по ее поводу, за исключением туалета окружающей кожи по типу обработки операционного поля для уменьшения опасности вторичного микробного загрязнения. Этим устранялась и разноречивость в толковании самого понятия хирургическая обработка раны, так как был сформулирован единый для всех ран принцип: не стерилизовать рану с помощью оперативного вмешательства, а сделать ее наиболее подготовленной для процессов заживления и наименее восприимчивой к попавшему в нее инфекционному началу. Отрицательные последствия отступлений от этого положения, вследствие незнания поражающих свойств оружия противника и особенностей причиняемых им ранений, были нередкими в начальный период войны и хорошо известны хирургам. Следует лишь напомнить, что для реализации этих принципов в действующей армии потребовалось специальное указание начальника Главного военно-санитарного управления (ГВСУ) и Главного хирурга Красной Армии.
Третье положение Н.И.Пирогова гласит, что «…не медицина, а администрация играет главную роль в деле помощи раненым и больным на театре войны…». Уточняя это положение, НИ.Пирогов дает ему очень широкий диапазон приложения — от определения статуса общего руководства военно-медицинской службой армии до организации работы ротных санитаров. «…Если мое пребывание в Севастополе, — писал Н.И.Пирогов, — принесло какую-либо пользу, то я обязан этим независимому моему положению при штабе, которого я достиг, однако же не правами, а личностью…». В другом месте, касаясь организации работы передовых перевязочных пунктов, Н.И.Пирогов подчеркивает, что «…если врач в этих случаях…» (т. е. при поступлении значительного числа раненых) «…не предположит себе главной целью, прежде всего, действовать административно, а потом уже врачебно, то он совсем растеряется и ни голова его, ни рука не окажут помощи раненым…». Требования Н.И.Пирогова к сортировке раненых по срочности оказания медицинской помощи и показаниям к эвакуации являются общепризнанным образцом сочетания врачебного дела с военным и основополагающим элементом военной медицины вообще.
Критически рассматривая материалы крупнейших отечественных хирургов по вопросам оказания хирургической помощи на театре военных действий (Н.В.Склифосовский, Н.А.Вельяминов) и особенно работы В.А.Оппеля, начальник ГВСУ Красной Армии, выдающийся организатор гражданского и военного здравоохранения генерал-полковник медицинской, службы Е.И.Смирнов назвал эти положения Н.И.Пирогова «путевой звездой» в своей практической работе по руководству медицинской службой Красной Армии.
В развитии принципов и совершенствования организации хирургической помощи на театре военных действий большое значение имел опыт медицинского обеспечения боевых действий частей Красной Армии на оз. Хасан и р. Халхин-Гол (75% главных хирургов фронтов участвовали в организации и оказании хирургической помощи в этих военных действиях).
Этот опыт был всесторонне проанализирован и обобщен талантливым учеником В.А.Оппеля — М.Н.Ахутиным. Его работы по организации и содержанию хирургической ‘ помощи в этих боевых операциях привлекли широкое внимание медицинской общественности страны к проблемам хирургической патологии военного времени, что имело большое значение особенно в начальный период войны.
Неоценимое значение имело изучение уроков и обобщение опыта организации хирургической помощи во время войны с белофиннами. Эта работа была проделана главным образом П.А.Куприяновым и С.И.Банайтисом. Созданное ими руководство по военно-полевой хирургии было настольной книгой хирургов войскового и армейского районов в течение всей войны.
В результате большой оборонной работы, пронизывавшей все звенья военного и гражданского здравоохранения, советская хирургия в общем была достаточно подготовлена к оказанию хирургической помощи раненым. Она располагала опытом организации и оказания хирургической помощи как в знойных степях Монголии, так и при суровых морозах Карельского перешейка. Была выработана достаточно четко сформулированная единая доктрина военно-полевой хирургии, которая включала следующие положения: все огнестрельные раны являются микробно загрязненными; 2) единственно надежный метод профилактики и лечения раневой инфекции — хирургическая обработка ран; 3) большинство ран подлежат ранней хирургической обработке.
На заключительном этапе Великой Отечественной войны организация хирургической помощи в Советской Армии достигла весьма высокого совершенства на всех этапах медицинской эвакуации. Такой стройной и испытанной на полях сражений системы не имела ни одна из воевавших армий других стран, участвовавших во второй мировой войне. Квалифицированная хирургическая помощь почти 90% раненых оказывалась в первые 8 ч после ранения, тогда как в зарубежных армиях этот показатель равнялся в среднем 12 ч.
Получила широкое развитие и четко оформилась организационно-специализированная хирургическая помощь.
На основе опыта первых лет войны были внесены качественные изменения в структуру всей медицинской службы Красной Армии, в результате чего она стала более полно соответствовать маневренному характеру боевых действий с участием большого количества сил и средств вооруженной борьбы. Это позволило, например, в берлинской операции сосредоточить в армейских и фронтовых госпитальных базах задействованных фронтов более 250 000 коек, т. е. на 20% больше, чем было во всех лечебных учреждениях России накануне первой мировой войны.
Можно с полным основанием сказать, что в ходе Великой Отечественной войны сложилась качественно новая структура медицинского обеспечения войск, в которой хирургическая службы занимала одно из ведущих мест.
Организация педиатрической помощи
Очень много было сделано для охраны здоровья детей. Во время эвакуации из прифронтовых городов в первую очередь были вывезены воспитанники яслей, детских садов и детских домов, домов ребенка, младшие школьники. Осуществленная в первые месяцы войны эвакуация сохранила миллионы детских жизней. В январе 1942 г. правительство страны разработало меры по устройству детей, оставшихся без родителей. В стране родилось замечательное патриотическое движение по патронированию осиротевших детей. Осуществлялись меры по организации детского питания: так, например, специальным постановлением по всей стране существовавшие молочные кухни реконструировались в своеобразные «пищевые станции».
Была восстановлена нарушенная войной организация педиатрической службы. В октябре 1942 г. правительство в специально принятом постановлении обязало Наркомздрав СССР в кратчайший срок восстановить существовавшую до войны систему медицинской помощи детям, прежде всего участковый принцип деятельности детских консультаций и поликлиник. Были приняты и другие меры, в частности, по улучшению детского питания, по витаминизации пищи.
Все, что делалось в годы войны для охраны здоровья детей, дало результаты. Не в пример другим странам, смертность детей у нас за 1941-1943 гг. не только не увеличилась, но, наоборот, снизилась. Несколько поколение впервые в мировой истории удалось вывести из страшной войны с минимальными потерями. Комментируя этот факт, Н. А. Семашко указал (1947 г.) на факторы, которые этому способствовали, в том числе на государственную систему здравоохранения, на единую, продуманную, стройно построенную систему охраны материнства, младенчества и детства.
Организация реабилитации раненых
В ходе войны все большее значение приобретали вопросы не только лечения, но и быстрейшей реабилитации раненых и все более четко вырисовывалась роль военно-санитарной службы в обеспечении людскими резервами оперативных и стратегических операций Красной Армии. Медицинская служба с честью справилась и с этими задачами. Так, в I полугодии 1944 г. медицинская служба 1-го Украинского фронта возвратила в строй после окончания лечения столько личного состава, что его было достаточно для укомплектования 50 дивизий того времени. Медицинская служба 2-го Украинского фронта в последние 2 года войны возвратила в строй 1 млн 55 тыс. человек.
Во вторую мировую войну медицинская служба стала ощутимым поставщиком резервов воюющих армий. При этом поставщиком опытных, хорошо знающих военное дело обстрелянных кадров.
На выздоровевших раненых все больший спрос стал и в тылу страны. Начиная с госпитальной базы армии, а тем более госпитальной фронтовой базы нужно было четко определить и в истории болезни отметить, сколько времени нужно, чтобы тот или иной раненый был вылечен окончательно, и какое его возможное предназначение после выздоровления.
Понятно, что в начале войны опыт был еще недостаточен и элемент эвакуационный в прогностической диагностике возобладал над предсказанием окончательного предназначения выздоровевшего раненого.
Но чем больше укреплялась в работе госпиталей специализированная помощь раненым, тем все решительней командование требовало четких ответов на эти вопросы.
Госпитали для легко раненых (ГЛР) сыграли в Великой Отечественной войны огромную роль. Лечение раненых и больных в этих госпиталях, конечно, является главным. Однако они были организованы как военная часть (роты, взводы) с чисто военными командирами. В них легко раненые не только лечились, но и продолжали совершенствовать свой военный опыт (стрельба, изучение военной техники, строевая подготовка, политзанятия и т. д.). Раненые и больные, направляемые в ГЛР, имеют предназначение вернуться опять в войска своей армии либо своего фронта, в зависимости от подчиненности госпиталя. Командование армией (фронтом) очень ревниво следило за комплектованием и работой ГЛР. Это их резерв. Вследствие этого на медицинском персонале, особенно на ведущих хирургах и терапевтах, лежала очень большая ответственность. К сожалению, нужно отметить, что мы, руководящие медицинские работники, не всегда достаточно внимательно следили за работой ГЛР. Нужно было бы назначить на должность ведущего хирурга очень опытного клинициста, а выделялся обычно либо не очень «удачливый» хирург, не всегда любящий большие операции, либо в чем-то «провинившийся». Опытный, хороший хирург, любящий свое дело, относился обычно отрицательно к предложению пойти работать в ГЛР, расценивая это как унижение и обиду для себя. Такое неправильное отношение к ГЛР выправлялось, как правило, всегда очень опытными и волевыми начальниками, хорошими врачами с крепкой военной командирской «жилкой».
Мы можем гордиться тем, что в Великой Отечественной войне и в ее самый тяжелый начальный период медицинская служба оказалась на высоте своего призвания и в лечении раненых, и непосредственных боях с фашистами.
Заключение
Нельзя забывать, что итоги, которыми мы законно гордимся, были достигнуты ценой огромных усилий и потерь. В годы Великой Отечественной войны наша медицинская служба понесла серьезные потери. Общие потери составили 210 601 человек, что в 10,5 раза превышало потери медицинской службы армии США (19 898), а санитарные — в 7,7 раза (соответственно 125 808 и 16 248 человек): при этом 88,2% потерь приходится на рядовой и сержантский состав, т. е. на передовое звено медицинской службы, действовавшей на поле боя.
Война, навязанная нам германским фашизмом, принесла неизмеримые бедствия. Гитлеровское нашествие угрожало самому существованию нашей страны, нашего народа, под угрозой уничтожения оказалось все население страны — не только воины на фронтах, но и мирные люди в ближнем и в дальнем тылу. Ликвидировать эту угрозу, не допустить огромных людских потерь было призвано гражданское здравоохранение, действовавшее все годы войны в контакте и тесной взаимосвязи с военно-медицинской службой.
Именно деятельность государственной системы гражданского здравоохранения, а в годы войны незыблемым законом было единство целей гражданского здравоохранения и военно-медицинской службы, обусловила многие бесспорные достижения и в тылу, и на фронте.
Подвиги медицинских работников в Великой Отечественной войны были высоко оценены нашей партией и правительством: за героизм и мужество, проявленные в борьбе с немецко-фашистскими захватчиками, 44 медицинским работникам было присвоено звание Героя Советского Союза. Во время войны 285 человек были награждены орденом Ленина, 3 500 — орденом Красного Знамени, 15 000 — орденом Отечественной войны I степени, 86 500 — орденом Красной Звезды, около 10 000 — орденом Славы. Более 20 руководителей медицинской службы и главных хирургов фронтов были награждены полководческими орденами Советского Союза.
Однако военно-медицинская служба понесла и немалые потери. Точное число погибших на войне врачей, в том числе и хирургов, авторам не известно, но только из числа воспитанников нашей Военно-медицинской академии погибли на фронтах Великой Отечественной войны 525 человек. Из 472 000 медицинских работников с законченным средним медицинским образованием, имевшихся в стране накануне Великой Отечественной войны, в первый послевоенный год насчитывалось наличным немногим более 300 000, остальные в своем большинстве погибли в боях за нашу Родину.
Время сглаживает остроту событий. После окончания войны прошло шесть десятилетий. Давным-давно заросли поля былых сражений, отстроены разрушенные города. Но и сейчас, война все еще не стала далекой историей, она и сейчас еще дает о себе знать горечью воспоминаний, ноющими ранами, болью невозвратимых утрат. До сих пор мы ощущаем «эхо войны», ее ужасные демографические последствия: «выбитые» поколения мужчин; женщины, так и не ставшие матерями; инвалиды, чья жизнь оказалась намного короче предназначенной природой; человеческие судьбы, которые опалило, изломало, исковеркало военное лихолетье. Огромная рана, нанесенная нам войной, ноет и болит до сих пор.
Приложение
Размещено на Allbest.ru
…